大腸癌
大腸癌とは
大腸とは小腸で消化吸収された残りの腸内容物から水分を再吸収し、便をつくるところです。
大腸は盲腸、上行結腸、横行結腸、下行結腸、S状結腸、直腸、肛門管から成り、いずれの部位の粘膜からも癌は発生します。
大腸癌は、大腸粘膜から発生し腺腫という良性腫瘍の一部が癌化して発生するものと、正常の大腸粘膜から直接癌が発生するものとがあります。比較的大腸癌の進行はゆっくりと言われております。
粘膜から発生した癌が進行するにつれ徐々に大腸壁の深部まで浸潤していきますが、粘膜下層までに留まっているものを早期癌(M癌、SM癌)、固有筋層を超えて浸潤しているものを進行癌(MP癌、SS癌、SE癌)といいます。
癌は進行するにつれ、リンパ節や肝臓、肺などの他臓器に転移をしてきます。
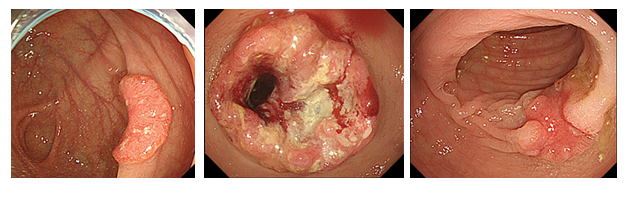
症状
早期大腸癌ではほぼ症状が認められないため、大腸がん検診等の便潜血検査で発見されることがあります。進行大腸癌になると以下のような自覚症状が出現してきます。
・便に血が混じる
・肛門から出血する
・下痢と便秘を繰り返す
・最近便秘がちになった
・便が細くなる
・排便後も便が残っている感じがする
・お腹が張る
・お腹が痛い
・お腹にしこりができる
・貧血が起こる
・体重が減った など
右側の結腸では管腔が広く、通過する腸管内容も流動性であるために癌が大きくなるまで症状が出にくく、不顕性の出血による貧血や腹部腫瘤の触知等を契機に発見されることが多いです。また左側の結腸では右側の結腸よりも管腔が狭く、固形化した便が通過し、肛門にも近くなるため出血や便通異常といった症状が初発症状となることが多いです。
診断
大腸癌は、早期であればほぼ100%近く完治しますが、先に記した通り早期癌は一般的には自覚症状がありません。従って、無症状の時期に発見することが非常に重要となります。
では、早期発見のためにはどうしたらよいのか。まず区や市等で年に1回、40歳以上の住民を対象に行っている大腸癌検診や、健康保険などで受診可能な大腸癌検診を受診し、便潜血検査を行うことです。便潜血検査で陽性となった場合には早期にお近くの内視鏡検査が施行可能な医療機関を受診し、大腸内視鏡検査を受診することが重要です。
年間50万人以上の方が検診として便潜血検査を受診しており、そのうち便潜血陽性患者の、1~2%に大腸癌が発見されています。
仮に便潜血陰性であっても上記のような自覚症状が認められる場合には早めに大腸内視鏡検査を受けられることをお勧めします。
疫学
大腸癌は近年本邦でも生活の欧米化に伴い増加しており、最近20年間では大腸癌の罹患率は、結腸癌で3倍、直腸癌では約1.5倍にまで増加しています。
また最近の癌統計によると大腸癌は男女共に新規罹患患者は全癌中で第2位となっています。
発生原因
大腸癌はその一部に遺伝が関与しており、直系の親族が大腸癌の場合、その子供も大腸癌になる危険性が高くなります。中でも、遺伝子の異常を修復する働きを持つ遺伝子の異常によって発生する遺伝性非ポリポーシス性大腸癌と、大腸に極めて多数の腺腫が出来る家族性大腸腺腫症の家族歴のある方は特に50歳未満での大腸癌発生頻度が高くなることが知られています。このような家族歴を持つ方は年齢問わず積極的に大腸癌の検診を受けられることをお勧めします。
また本邦における急速な大腸癌罹患率の上昇は、近年の食生活の欧米化(高脂肪食・低繊維食)による影響が大きいと考えられています。さらに大腸癌発生の危険因子として、食事の他にアルコール、喫煙、肥満などが考えられています。
しかし、いずれも大腸癌の発生と明らかに関係性があると証明はされておりません。一方、運動は大腸癌予防に有用であるとされております。
治療
①内視鏡治療
早期大腸癌であれば内視鏡的に切除、根治が可能です。
しかし、まれに内視鏡切除後に組織診断の結果、癌の深達度が深く(粘膜下層まで達している癌)追加として腸管切除、およびリンパ節郭清が必要となることがあります。
これは、粘膜下層まで達した癌のうち、約1割でリンパ節転移を起こしてくるからです。
②腸切除術
高度進行大腸癌、高リスク群などを除き可能な限り腹腔鏡下手術を導入することで傷が小さく、負担の少ない手術が行えます。
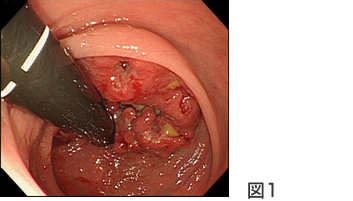
また肛門に近い低位の直腸癌(図1)に対しては通常肛門を含めた腫瘍切除が必要となりますが、術前化学放射線療法などの治療を併用することで、可能な限り肛門を温存した手術が行えるようになってきております。
③化学療法
手術時のリンパ節転移症例、あるいは再発・転移症例に対しては化学療法が適応となります。
当科では手術のみでなく術後の補助化学療法、あるいは転移・再発等に対する化学療法を入院・外来においてエビデンスに基づき集学的に行っています。
④緩和医療
癌終末期の患者さんに対しては専門の緩和ケアチームと連携を図り、疼痛緩和、精神的支持、また患者家族のケアも含めた治療を行っております。















